Hidrops fetalis adalah kondisi janin serius dengan menifestasi akumulasi abnormal cairan dalam 2 atau lebih kompartemen janin, termasuk asites, efusi pleura, efusi perikardial, dan edema kulit. Pada beberapa pasien, juga dapat berhubungan dengan polihidramnion dan edema plasenta. Hidrops biasanya pertama kali dideteksi dari pemeriksaan USG selama trimester pertama atau kedua kehamilan. Kumpulani cairan dapat mudah terdeteksi, namun akumulasi cairan yang sedikit dan ringan dan kadang sulit dikenali dalam deteksi USG rutin. (sumber foto: trialx.com)
Hidrops fetalis adalah kondisi janin dan bayi yang diakui dan dikenali dengan baik sepanjang sejarah kedokteran. Hingga paruh kedua abad ke-20, diyakini terjadi karena Rhesus (Rh) isoimunisasi golongan darah janin. Lebih baru pengakuan dari faktor-faktor selain penyakit hemolitik isoimmune yang dapat menyebabkan atau terkait dengan hidrops janin menyebabkan penggunaan hidrops nonimmune panjang untuk mengidentifikasi kasus-kasus di mana gangguan janin disebabkan oleh faktor selain isoimunisasi.
 Pada 1970-an, penyebab utama dari hidrops kekebalan tubuh (yaitu, Rh antigen D) diperjelas dengan penggunaan imunoglobulin (Ig) profilaksis pada ibu yang berisiko. Sebelum imunisasi rutin ibu Rh-negatif, sebagian besar kasus hidrops adalah karena eritroblastosis dari alloimmunization Rh. Saat ini, nonimmune hidrops fetalis lebih umum, yang terdiri dari 76-87% dari semua kasus. (sumber foto: ped.si.mahidol.ac.th)
Pada 1970-an, penyebab utama dari hidrops kekebalan tubuh (yaitu, Rh antigen D) diperjelas dengan penggunaan imunoglobulin (Ig) profilaksis pada ibu yang berisiko. Sebelum imunisasi rutin ibu Rh-negatif, sebagian besar kasus hidrops adalah karena eritroblastosis dari alloimmunization Rh. Saat ini, nonimmune hidrops fetalis lebih umum, yang terdiri dari 76-87% dari semua kasus. (sumber foto: ped.si.mahidol.ac.th)
Hidrop Fetalis adalah bahasa latin dari suatu edema janin . Istilah ini diperkenalkan pertama kali oleh Ballantyne tahun 1892, meskipun sesungguhnya kondisi ini telah diketahui sejak dua abad yang lalu. Gambaran klinis dari penyakit ini adalah abnormalitas akumulasi cairan dalam rongga tubuh (pleural, percardial dan peritoneal) dan jaringan lunak tubuh dengan ketebalan dinding lebih dari 5 mm. Hidrop fetalis sering berhubungan dengan hidramnion dan penebalan plasenta ( > 6 mm) pada 30 – 75% kasus. Sejumlah kasus ditemukan pula hepatosplenomegali. Masalah dasar pada hidrop fetalis adalah gangguan keseimbangan cairan homeostasis dimana terjadi banyak amumulasi cairan dibandingkan dengan yang di absorbsi.
Epidemiologi
- Insiden tepat hidrops fetalis sulit untuk dijelaskan, karena banyak kasus tidak terdeteksi sebelum kematian janin intrauterin dan beberapa kasus mungkin berakhir secara spontan di dalam rahim.
- Perkiraan secara umum hidrops fetalis di Amerika Serikat adalah sekitar 1 dalam 600 banding 1 dalam 4000 kehamilan. Insiden hidrops kekebalan tubuh menurun secara signifikan dengan penggunaan macam imunisasi pasif menggunakan imunoglobulin Rh untuk Rh-negatif ibu pada usia kehamilan 28 minggu (setelah dicurigai perdarahan fetomaternal) dan postpartum (setelah bayi Rh-positif). Efektivitas program ini telah ditunjukkan oleh penurunan kejadian penyakit hemolitik Rh dari janin atau bayi baru lahir, dari 65 dalam 10.000 kelahiran di Amerika Serikat pada 1960-10,6 di 10.000 kelahiran pada tahun 1990.
- Hidrops fetalis jauh lebih umum di Asia Tenggara. Di Thailand, frekuensi hidrops, dari homozigot alfa-thalassemia atau hidrops Bart sendiri, adalah 1 dalam 500 banding 1 dalam 1500 kehamilan, Sedangkan angka Akurat dari wilayah Mediterania tidak pernah dilaporkan
- Defisiensi glukosa-6-fosfat dehidrogenase (G-6-PD) dan cacat pada alfa-rantai produksi hemoglobin dalam beberapa populasi dari daerah ke daerah memimpin kecurigaan bahwa kejadian hidrops di wilayah yang jauh lebih tinggi daibandingkan di Amerika Serikat.
- Perkiraan angka kematian sangat bervariasi, dari hampir nol sampai hampir 100%. Kasus yang paling seri laporan kematian 60-90%, meskipun beberapa perbaikan yang terkenal dalam laporan yang lebih baru. Banyak penyebab variasi ini diakui, tidak sedikit yang meliputi kecanggihan metode diagnostik yang digunakan dan kompleksitas dan biaya pengobatan. Namun, faktor tunggal yang paling penting adalah penyebab hidrops. Bagian penting dari kasus-kasus ini disertai dengan cacat bawaan ganda dan kompleks asal genetik dan kromosom, yang dengan sendirinya bersifat fatal pada usia dini. Banyak penyebab lain yang disertai dengan massa atau akumulasi cairan, yang menekan paru-paru janin berkembang dan menghalangi perkembangan normal. Jadi, ada tidaknya dan pencegahan potensi paru hipoplasia adalah sangat penting.
- Faktor lain yang sangat penting adalah pengiriman bayi prematur paling dengan hidrops konsekuen untuk kondisi yang menggelembung rahim dan memprovokasi awal persalinan atau intervensi terapi (misalnya, thoracentesis janin, paracentesis, kompleks prosedur bedah janin).
Suatu penelitian menunjukkan bahwa angka kematian tertinggi di antara neonatus dengan anomali kongenital dan terendah di antara neonatus dengan chylothorax bawaan. Bayi yang meninggal lebih dini, pada nilai APGAR Score rendah, dan diperlukan tingkat yang lebih tinggi dari dukungan pada hari pertama setelah lahir. - Pengaruh variasi genetik dalam struktur alpha-rantai hemoglobin dalam populasi Asia dan Mediterania di samping sifat yang lebih serius dari penyakit hemolitik pada janin Afrika Amerika dipengaruhi oleh ibu ABO-faktor isoimunisasi.
- Pengaruh jenis kelamin pada hidrops fetalis sebagian besar berkaitan dengan penyebab kondisi tertentu. Bagian penting dari hidrops berhubungan dengan kelainan kromosom. Resiko pria yang lebih besar adalah peningkatan hampir 13 kali lipat pada hidrops janin laki-laki dengan penyakit hemolitik Rh D.
Gangguan keseimbangan ini menyebabkan adanya 2 kategori patologi Hidrop Fetalis non-imune dan Hidrop fetalis imune
HF – IMUNE (10%)
- Berasal dari penyakit hemolitik alloimuni (Rhesus Isoimmunization)
- Dikenal pula sebagai eritroblastosis fetalis atau penyakit hemolitik.
- Patogenesis : HF imune terjadi ketika sel darah merah janin mengekspresikan protein yang tidak terdapat didalam eritrosit ibu. terjadi sensitisasi sitem imunologi ibu. menimbulkan antibodi IgG untuk melawan protein asing tersebut. IgG melintasi plasenta dan menghancurkan eritrosit janin, mengakobatkan anemia dan gagal jantung pada janin HF imune biasa disertai dengan hematokrit janin < 15% (normal = 50%)
- Isoimunisasi Rh : Antigen D (Rh) hanya ada pada eritrosit primata. Mutasi gen D menyebabkan tidak adanya ekspresi antigen D pada eritrosit. Individu semacam ini dianggap sebagai Rh negatifJika janin berasal dari ibu yang Rh negatif maka tidak terjadi sensitisasi Rh.
- Meskipun demikian 60% ibu Rh negatif akan memiliki janin dengan Rh positif Paparan darah Rh positif pada ibu Rh negatif akan memicu respon antibodi Faktor resiko sensitisasi Rh :
- Tarnfusi darah yang tidak kompatibel
- Kehamilan ektopik
- Abortus
- Amniosentesis
- Kehamilan normal
HF – NON IMUNE (90%)
-
NIHF – non immune related hydrops fetalis dapat disebabkan oleh
- Gagal miokardium primer
- Gagal jantung “high out-put”
- Penurunan tekanan onkotik plasma
- Peningkatan permeabilitas kapiler
- Obstruksi aliran vena atau aliran limfatik. .
- Etiologi utama NIHF adalah kelainan jantung bawaan
- Etiologi kedua NIHF berikutnya adalah kelainan kromosom (sindroma Turner).
- Mortalitas sangat tinggi.
- HF sering ditegakkan melalui USG rutin. Kecurigaan adanya HF ditegakkan bila ada riwayat dalam keluarga dan adanya hidramnion .
Pencitraan
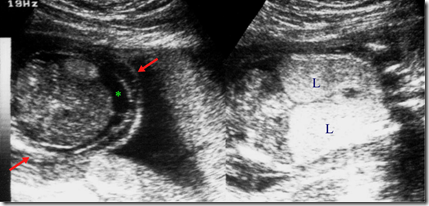
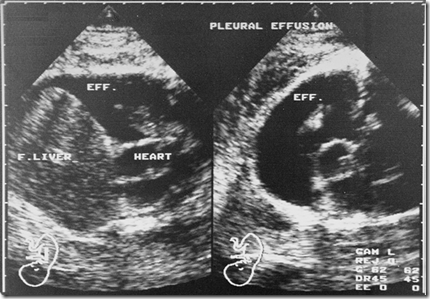
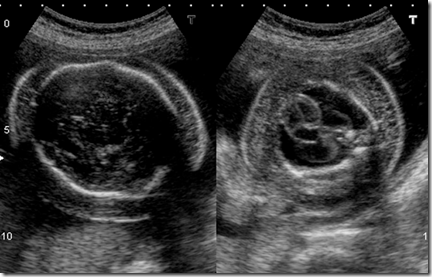
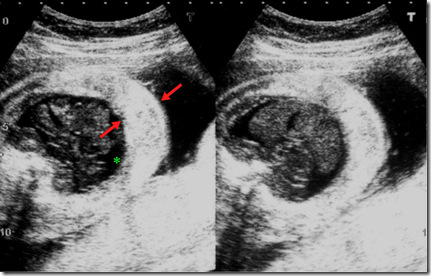
Gambaran USG
- Edema anasarka
- Penumpukan cairan dalam rongga tubuh seperti pleura – perikardium dan rongga peritoneal (asites dan hidrokel)
- Hidramnion
- Plasenta yang tebal
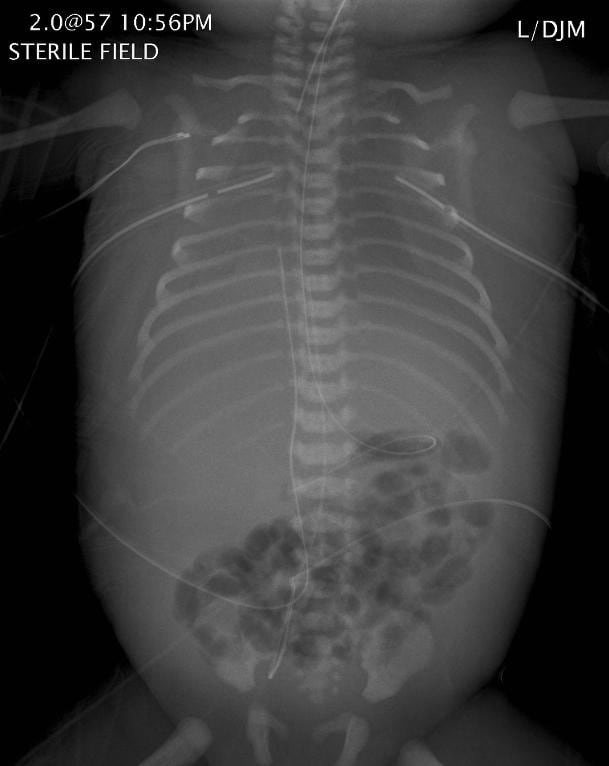
Kehadiran salah satu temuan fisik ibu atau janin harus segera evaluasi diagnostik lebih lanjut seperti
- kelahiran kembar
- hidramnion
- Exanthem virus
- Lesi Herpes lesi
- Penurunan gerakan janin
Diagnosis Banding
- Gaucher Disease
- Heart Failure, Congestive
- Hemochromatosis, Neonatal
- Hepatitis B
- Hepatoblastoma
- Hepatocellular Carcinoma
- Herpes Simplex Virus Infection
- Hypercalcemia
- Hypernatremia
- Hypoplastic Left Heart Syndrome
- Hypoprothrombinemia
- Hypospadias
- Hypothyroidism
- Hypoxic-Ischemic Encephalopathy
- Infant of Diabetic Mother
- Interrupted Aortic Arch
- Intussusception
- Kasabach-Merritt Syndrome
- Klippel-Trenaunay-Weber Syndrome
- Listeria Infection
- Methemoglobinemia
- Mitral Valve Insufficiency
- Mucopolysaccharidosis Type IV
- Mucopolysaccharidosis Type VI
- Mucopolysaccharidosis Type VII
- Multicystic Renal Dysplasia
- Myelodysplasia
- Myocarditis, Nonviral
- Myocarditis, Viral
- Neonatal Resuscitation
- Neonatal Sepsis
- Noonan Syndrome
- Oliguria
- Omphalocele and Gastroschisis
- Osteogenesis Imperfecta
- Pacemaker Therapy
- Parvovirus B19 Infection
- Patent Ductus Arteriosus
- Pericardial Effusion, Malignant
- Pericarditis, Constrictive
- Pericarditis, Viral
- Pleural Effusion
- Polycystic Kidney Disease
- Polycythemia
- Polycythemia of the Newborn
- Polyhydramnios and Oligohydramnios
- Posterior Urethral Valves
- Progressive Familial Intrahepatic Cholestasis
- Pulmonary Hypertension, Persistent-Newborn
- Pulmonary Hypoplasia
- Pulmonary Sequestration
- Pulmonary Stenosis, Infundibular
- Pulmonary Stenosis, Valvar
- Pyruvate Kinase Deficiency
- Rhabdomyosarcoma
- Shock
- Shock and Hypotension in the Newborn
- Single Ventricle
- Sinus Node Dysfunction
- Smith-Lemli-Opitz Syndrome
- Splenomegaly
- Supraventricular Tachycardia, Atrial Ectopic Tachycardia
- Supraventricular Tachycardia, Atrioventricular Node Reentry
- Supraventricular Tachycardia, Junctional Ectopic Tachycardia
- Supraventricular Tachycardia, Wolff-Parkinson-White Syndrome
- Syphilis
- Systemic Lupus Erythematosus
- Tetralogy of Fallot With Absent Pulmonary Valve
- Tetralogy of Fallot With Pulmonary Atresia
- Thalassemia
- Thyroid Storm
- Toxoplasmosis
- Turner Syndrome
- Ureteropelvic Junction Obstruction
- Urethral Anomalies and Urethral Prolapse
- Ventricular Septal Defect, General Concepts
- Ventricular Septal Defect, Muscular
- Ventricular Septal Defect, Perimembranous
- Ventricular Septal Defect, Supracristal
- Ventricular Tachycardia
- Williams Syndrome
Penanganan
- Diagnosis dan pengelolaan hidrops fetalis menjadi tantangan tersendiri bagi perinatologis dan neonatologis. Tingkat kematian yang tinggi, dan pilihan pengobatan yang terbatas. Faktor yang paling penting untuk memastikan pengobatan yang tepat dari janin dengan hidrops adalah diagnosis yang tepat dan rinci. Sampai patofisiologi yang mendasari, dipahami dan luasnya kelainan memimpin pengembangan hidrops benar-benar didefinisikan, segala upaya pengobatan adalah sia-sia dan berpotensi membahayakan.
- Jika didiagnosis sebelum lahir, ibu harus dirujuk ke pusat berisiko tinggi untuk pengelolaan lebih lanjut dan konseling multidisiplin karena tingginya resiko kematian janin.
- Steroid Prenatal harus diberikan jika terjadi pada kelahiran prematur.
- Setelah masalah yang mendasari benar-benar dipahami, menjawab pertanyaan tentang apakah kelainan ini kompatibel dengan kehidupan, apakah kelangsungan hidup janin akan berada di biaya dengan kualitas yang dapat diterima hidup yang buruk, dan apa konsekuensi mungkin untuk generasi mendatang. Saat ini, keterlibatan orang tua dan bimbingan persyaratan mendasar dan memerlukan pengetahuan penuh oleh orang tua dari semua konsekuensi potensial mungkin.
- Jika keputusan dibuat untuk melanjutkan kehamilan, langkah selanjutnya adalah untuk memutuskan apakah akan melakukan intervensi dengan pengobatan janin invasif dan menentukan pada titik kelahiran prematur merupakan resiko yang kecil bagi janin dari usia kehamilan lanjutan. Karena ketidakpastian besar tentang pertanyaan-pertanyaan ini tidak dapat dihindari, terlepas dari penyebab yang mendasari, keterlibatan orang tua penuh sangat penting.
- Intervensi janin mungkin termasuk transfusi janin untuk anemia janin, obat antiaritmia ibu (misalnya digoksin) untuk aritmia janin, dan dalam operasi rahim (misalnya, thoracocentesis janin / paracentesis, reseksi bedah).
- Keputusan tentang pengobatan janin sering tidak menentu karena bukti yang diperlukan untuk diagnosis tidak tersedia. Meskipun banyak pendekatan ditemukan dalam literatur, tidak ada uji klinis yang dirancang dengan baik berbasis bukti.
- Skema pengobatan hanya didasarkan pada bukti empiris dan pengalaman masing ahli. Dalam keadaan demikian, keputusan pengobatan yang sulit, terutama untuk dokter yang membutuhkan bukti untuk menyeimbangkan risiko terhadap manfaat dari pengobatan khusus.
- Lebih memperumit masalah ini, remisi spontan dari proses hidropik telah dilaporkan dalam ratusan kasus. Penyebab dalam kasus ini termasuk aritmia jantung, twin-to-twin transfusion syndrome, penyerapan paru, malformasi adenomatoid fibrosis paru-paru, penyakit penyimpanan lisosomal, hygroma fibrosis dengan atau tanpa sindrom Noonan, baik parvovirus dan infeksi CMV, chorangioma plasenta, dan idiopatik asites atau efusi pleura. Dokter dan orang tua benar-benar harus memahami bahwa keputusan pada saat ini pada dasarnya tidak pasti dan sewenang-wenang.
- Belum terbukti berisiko tinggi perawatan lebih mudah untuk menerima ketika prosedur ditargetkan untuk memperbaiki patofisiologi yang mendasari menyebabkan hidrops fetalis. Skema manajemen yang paling banyak diterima adalah termasuk transfusi janin anemia benar apapun penyebabnya, obat untuk aritmia jantung, koreksi atau pengurangan ruang lesi yang menghalangi vena jantung atau limfatik, dan prosedur yang dirancang untuk menghentikan hilangnya janin dari darah, apapun penyebabnya.
- Pengobatan dilaporkan untuk aritmia janin
- Ketidakmatangan janin dapat mencegah pendekatan ini, penggunaan obat secara umum telah diterima sebagai sesuai. Namun, apakah ini dibenarkan tidak didukung oleh bukti dari uji klinis terkontrol, dan frekuensi yang berhenti spontan dari aritmia dan remisi dari hidrops telah dilaporkan harus mempromosikan sikap skeptis dan lebih hati-hati tentang terapi obat janin dari umumnya telah standar .
- Obat telah diberikan kepada ibu (oral, intramuskular, intravena), untuk janin (intraperitoneal, intramuskular, intravena melalui kordosentesis), untuk memperbaiki aritmia janin.
- Obat yang digunakan diantaranya digitalis, furosemid, flecainide, verapamil, amiodaron, propanolol, prokainamid, quinidine, adenosin, sotalol, terbutaline, kortikosteroid, dan imunoglobulin; berbagai kombinasi obat ini juga telah digunakan.
- Meskipun adenosin tampaknya sangat efektif dengan aritmia supraventricular, dan terapi kortikosteroid tampaknya efektif untuk blok jantung janin yang lengkap terkait dengan penyakit kolagen ibu, pilihan obat tetap empiris dan sewenang-wenang, sampai saat bukti definitif dari uji klinis telah dilakukan.
- Sebaiknya dokter memilih pendekatan yang memberikan risiko rendah untuk janin dan ibu sampai data lebih definitif yang tersedia.
- Keberhasilan transfusi janin intrauterin intraperitoneal dengan sel darah merah dikemas dalam pengobatan janin anemia kehamilan isoimmunized telah menjadi kisah sukses untuk pengobatan modern perinatal. Sayangnya, kontrol bersejarah membentuk dasar untuk kesimpulan ini, dan bukti definitif dari uji klinis acak mungkin bwlum pernah dikaporkan.
- Transfusi janin menggunakan rute intraperitoneal tampaknya telah menjadi diterima sebagai standar perawatan untuk janin dengan anemia berat.
- (Hct tingkat <30%) merupakan indikasi untuk transfusi vena umbilikalis pada bayi dengan ketidakmatangan paru. Transfusi janin Intravascular difasilitasi oleh sedasi ibu dan janin dengan diazepam dan dengan kelumpuhan janin dengan pankuronium. Sel darah merah dikemas diberikan setelah pencocokan silang dengan serum ibu. Sel-sel harus diperoleh dari donor CMV-negatif dan iradiasi untuk membunuh limfosit/ Transfusi harus mencapai tingkat posttransfusion Hct dari 45-55% dan dapat diulang setiap 3-5 minggu.
- Indikasi untpemberian obat kematangan paru, gawat janin, komplikasi pengambilan sampel darah tali perkutan, atau usia kehamilan 35-37 minggu.
- Tingkat kelangsungan hidup untuk transfusi intrauterin adalah 89%, tingkat komplikasi adalah 3%. Komplikasi termasuk pecahnya membran dan kelahiran prematur, infeksi, gangguan janin membutuhkan pengiriman darurat sesar, dan kematian perinatal.
- Dilaporkan rute pemberian produk darah pada janin melalui perkutan vena umbilikalis, vena umbilikalis intrahepatik, arteri umbilikalis, dan pendekatan berbagai gabungan ibntervensi. Transfusi intracardiac juga telah dilaporkan. Sukses telah diklaim dengan transfusi janin parsial dikemas-sel uang, plasmapheresis ibu, prometazin ibu atau pengobatan kortikosteroid, janin intravena Ig-G, transfusi trombosit janin, dan administrasi janin manusia granulosit-stimulating factor, sekali lagi menggunakan berbagai rute.
- Penggunaan metode invasif langsung mungkin meningkatkan risiko janin.
- Pendarahan daberat karena kerapuhan pembulih darah, massa tumor vaskuler, perdarahan masif sering mengakibatkan kematian janin secara cepat. Meskipun mereka yang bertahan hidup mungkin mendapatkan keuntungan dari transfusi janin, seperti dijelaskan di atas, perdarahan lanjutan dapat membuat upaya tersebut sia-sia. Dengan demikian, pendekatan yang lebih agresif dalam kondisi seperti itu dapat dibenarkan.
- Operasi debulking tumor untuk janin dengan tumor sacrococcygeal dan dengan operasi pengangkatan aktif perdarahan, sangat vascularized massa intraabdominal, dada, atau plasenta janin.
- Photocoagulation dan frekuensi radio teknik ablasi termal juga menunjukkan banyak janji dalam hal ini. Informasi ini awal, sebagian besar berasal dari studi hewan, dan tidak ada pengalaman percobaan klinik yang luas pada janin manusia saat ini tersedia. Namun demikian, penyakit yang mengancam jiwa dapat membenarkan mengancam nyawa pengobatan dalam beberapa kasus, dan menggunakan teknologi tersebut dalam situasi perdarahan janin aktif mungkin cukup menjanjikan. Gunakan teknik ini untuk memperbaiki shunting arteriovenosa besar yang menyebabkan hidrops fetalis juga menunjukkan janji yang nyata efektivitas.
- Efusi pleura ditangani dengan thoracenteses janin tunggal atau serial, pleurothoraco-ketuban shunts, dan bedah janin untuk mengoreksi penyebab yang mendasari.
- Efusi perikardial dikelola dengan pericardiocenteses tunggal atau serial atau manuver drainase berkelanjutan.
- Asites juga telah diobati dengan single or multiple taps, peritoneo-amniotic shunts, dan intraperitoneal albumin. Keberhasilan dan kegagalan telah dilaporkan dengan semua metode; bukti menunjukkan bahwa salah satu pendekatan adalah lebih baik daripada yang lain karena tepat data percobaan komparatif tidak tersedia.
- Operasi janin dengan koreksi definitif anomali yang mendasari telah dilaporkan dengan frekuensi meningkat. Kelangsungan hidup janin ditingkatkan dengan malformasi adenomatoid kistik dan dengan penyerapan bronkopulmonalis telah diamati dalam seri besar beberapa di mana langkah-langkah korektif langsung telah digunakan. Meskipun keberhasilan ini telah diukur terhadap hasil menggunakan kontrol bersejarah, tindakan tersebut masuk akal fisiologis dan, dengan demikian, menunjukkan menjanjikan.
- Resusitasi pada hidrops fetalis menimbulkan masalah yang unik untuk neonatologis. Dokter kandungan harus bekerja sama dengan neonatologis sesegera hidrops diidentifikasi pada janin.
- Setelah hidrops telah didiagnosis antenatal, melakukan segala upaya untuk menegakkan penyebabnya, ini sangat membantu dalam mengobati bayi saat lahir.
- Selain peralatan yang sesuai dan perlengkapan, tim terampil profesional perawatan kesehatan neonatologis, perawat, ahli terapi pernapasan, radiograf teknisi, teknisi ultrasonografi yang berpengalaman harus hadir di ruang bersalin.
- Lakukan atau ulangi pemeriksaan ultrasonografi antenatal untuk menilai keberadaan dan tingkat efusi pleura, efusi perikardial, atau ascites sebelum pengiriman karena cairan tersebut mungkin memerlukan aspirasi di ruang bersalin untuk membentuk ventilasi yang cukup dan sirkulasi.
- Penilaian hematokrit janin, pO2 dan pH sampling pusar perkutan, meskipun berisiko, dapat membantu dalam kasus-kasus yang dipilih untuk manajemen awal.
- Setelah menetapkan jalan napas bayi dan ventilasi, kateter umbilikalis tempat arteri dan vena untuk memonitor tekanan arteri, gas darah, dan tekanan vena.
- Packed RBCs atau whole blood crossmatched dengan darah ibu harus tersedia untuk transfusi atau transfusi tukar parsial untuk mengoreksi anemia berat.
- Mengantisipasi dan segera memperbaiki derangements metabolik seperti asidosis dan hipoglikemia.
- Kekurangan Surfaktan dan paru-paru hipoplasia dapat berhubungan dengan hidrops dan dikelola dengan baik.
- Drainase rongga pleura dan abdominal cairan pleura dan asites mungkin diperlukan untuk cukup ventilasi bayi.
Referensi
- Tercanli S, Gembruch U, Holgreve W. Nonimmune hydrops fetalis: diagnosis and management. In: Callan P, ed. Ultrasonography in Obstetrics and Gynecology. 4thed. Philadelphia, Pa: WB Saunders Co; 2000:551-75.
- Benacerraf BR. Hydrops. Ultrasound in Fetal Syndrome. New York, NY: Churchill Livingstone; 1998:73.
- Challis DE, Ryan G, Jefferies A. Fetal hydrops. In: Rumack CM, Wilson SR, Charboneau JW, eds. Diagnostic Ultrasound. St Louis, Mo: Mosby-Year Book; 1998:1303-22.
- Sauerbrel E, Nguyen KT, Nolan RL. Fetal hydrops. A Practical Guide to Ultrasound in Obstetrics and Gynecology. 2nded. Philadelphia, Pa: Lippincott-Raven; 1998:377-83.
- Bisset RA, Khan AN, Thomas NB. Causes of fetal hydrothorax. Differential Diagnosis in Obstetric and Gynecologic Ultrasound. Philadelphia, Pa: WB Saunders; 1997:216-9.
- Williams IA, Kleinman CS. Is hydrops fetalis a manifestation of fetal pulmonary edema caused by impaired lymphatic drainage?. Ultrasound Obstet Gynecol. Jan 2008;31(1):96-9.
- Api O, Carvalho JS. Fetal dysrhythmias. Best Pract Res Clin Obstet Gynaecol. Feb 2008;22(1):31-48.
- Hirsch M, Friedman S, Schoenfeld A, Ovadia J. Nonimmune hydrops fetalis–a rational attitude of management. Eur J Obstet Gynecol Reprod Biol. Mar 1985;19(3):191-6.
- Holzgreve W, Curry CJ, Golbus MS, et al. Investigation of nonimmune hydrops fetalis. Am J Obstet Gynecol. Dec 1 1984;150(7):805-12.
- Has R. Non-immune hydrops fetalis in the first trimester: a review of 30 cases. Clin Exp Obstet Gynecol. 2001;28(3):187-90.
- Sahn DJ, Shenker L, Reed KL, et al. Prenatal ultrasound diagnosis of hypoplastic left heart syndrome in utero associated with hydrops fetalis. Am Heart J. Dec 1982;104(6):1368-72.
- Salmaso R, Franco R, de Santis M, et al. Early detection by magnetic resonance imaging of fetal cerebral damage in a fetus with hydrops and cytomegalovirus infection. J Matern Fetal Neonatal Med. Jul 2007;20(7):559-61.
- Favre R, Dreux S, Dommergues M, et al. Nonimmune fetal ascites: a series of 79 cases. Am J Obstet Gynecol. Feb 2004;190(2):407-12.
- Heinonen S, Ryynänen M, Kirkinen P. Etiology and outcome of second trimester non-immunologic fetal hydrops. Acta Obstet Gynecol Scand. Jan 2000;79(1):15-8.
- Bukowski R, Saade GR. Hydrops fetalis. Clin Perinatol. Dec 2000;27(4):1007-31.
- Vautier-Rit S, Dufour P, Vaksmann G, et al. [Fetal arrhythmias: diagnosis, prognosis, treatment; apropos of 33 cases. Gynecol Obstet Fertil. Oct 2000;28(10):729-37.
- Castillo RA, Devoe LD, Hadi HA, Martin S, Geist D. Nonimmune hydrops fetalis: clinical experience and factors related to a poor outcome. Am J Obstet Gynecol. Oct 1986;155(4):812-6.
- Harper A, Kenny B, O’Hara MD, Nelson J. Recurrent idiopathic non-immunologic hydrops fetalis: a report of two families, with three and two affected siblings. Br J Obstet Gynaecol. Aug 1993;100(8):796.
supported by
CHILDREN GRoW UP CLINIC Yudhasmara Foundation Inspirasi Orangtua Cerdas, Tumbuhkan Anak Semakin Sehat, Kuat dan Pintar
 CHILDREN GRoW UP CLINIC I Jl Taman Bendungan Asahan 5 Bendungan Hilir Jakarta Pusat 10210, phone (021) 5703646 – 44466102
CHILDREN GRoW UP CLINIC I Jl Taman Bendungan Asahan 5 Bendungan Hilir Jakarta Pusat 10210, phone (021) 5703646 – 44466102- CHILDREN GRoW UP CLINIC II MENTENG SQUARE Jl Matraman 30 Jakarta Pusat 10430, phone (021) 44466103 – 97730777
- email :
- http://childrengrowup.wordpress.com
WORKING TOGETHER FOR STRONGER, SMARTER AND HEALTHIER CHILDREN BY EDUCATION, CLINICAL INTERVENTION, RESEARCH AND NETWORKING INFORMATION . Advancing of the future pediatric and future parenting to optimalized physical, mental and social health and well being for fetal, newborn, infant, children, adolescents and young adult
LAYANAN KLINIK KHUSUS “CHILDREN GRoW UP CLINIC”
PROFESIONAL MEDIS “CHILDREN GRoW UP CLINIC”
|
Clinical – Editor in Chief :
 Dr WIDODO JUDARWANTO SpA, pediatrician
Dr WIDODO JUDARWANTO SpA, pediatrician
- email :
- curriculum vitae
- For Daily Newsletter join with this Twitter https://twitter.com/WidoJudarwanto
Information on this web site is provided for informational purposes only and is not a substitute for professional medical advice. You should not use the information on this web site for diagnosing or treating a medical or health condition. You should carefully read all product packaging. If you have or suspect you have a medical problem, promptly contact your professional healthcare provider

Copyright © 2012, CHILDREN GRoW UP CLINIC Information Education Network. All rights reserved












Hello! dbbbeeb interesting dbbbeeb site! I’m really like it! Very, very dbbbeeb good!
Hello! dddfage interesting dddfage site! I’m really like it! Very, very dddfage good!
Terus terang, saya bingung, harus ngapain, td malam calon anakku didiagnosa hidrops fetalis, mohon bantuan dan bimbingannya, terima kasih