Transient Tachypnea of the Newborn (TTN) atau sering juga disebut Transient Respiratory Distress of the Newborn (TRDN) adalah penyakit self-limited disease yang terjadi pada banyak bayi di seluruh dunia dan dihadapi oleh semua dokter yang merawat bayi baru lahir. Bayi baru lahir dengan TTN yang baru lahir dalam beberapa jam pertama kehidupan dengan takipnea, terjadi peningkatan kebutuhan oksigen, dan ABGs yang tidak mencerminkan retensi karbon dioksida. Ketika mengelola TTN yang baru lahir, mengamati tanda-tanda penurunan klinis yang mungkin dipikirkan diagnosis lain dalam gangguan repiratory sistress lainnya adalah sangat penting. Bayi baru lahir dengan TTN biasanya sering dianggap dan didiagnosis sebagai sebagai Congenital Pnemoni, Aspirasi Pnemoni atau gangguan Hyaline membrane disease (HMD). Pada HMD biasanya terjadi pada bayi dengan usia kehamilan di bawah 35 minggu. Sehingga bila bayi sesak di atas usia kehamilan 35 minggu yang paling sering dipikirkan adalan TTN.
Dari seluruh bayi yang lahir, sekitar 1% akan mengalami kesulitan bernapas, ditandai dengan napas cepat (frekuensi >60 kali permenit, diperiksa dengan stetoskop di jantung per 6 detik), sianosis perifer dan sentral, merintih, retraksi sternal, napas cuping hidup, hingga apneu periodik. Kumpulan gejala tersebut dikenal dengan istilah Sindrom Gawat Napas (SGN). SGN ini meliputi Respiratory Distress Syndrome (RDS) akibat paru yang belum matang, sindrom aspirasi mekonium, serta Transient Tachypnea of the Newborn (TTN) atau wet lung syndrome. Bayi dengan TTN selain takipneu, juga terjadi peningkatan kebutuhan oksigen dan analisis gas darah yang menunjukkan retensi karbondioksida. Dalam tatalaksana TTN, observasi tanda vital dan perburukan klinis sangat penting karena dapat menjadi diagnosis lain serta menimbulkan fatigue saluran pernapasan.
Patofisiologi
- Penyakit pernapasan menular akut berkembang pada sekitar 1% dari semua bayi yang baru lahir dan mengakibatkan perawatan NICU. Bayi baru lahir dengan TTN adalah hasil dari keterlambatan dalam clearance cairan paru janin. Dalam penderitaan, melewati pernapasan dianggap masalah defisiensi surfaktan relatif tetapi sekarang dicirikan oleh beban wilayah udara-cairan sekunder terhadap ketidakmampuan untuk menyerap cairan paru janin.
- Dalam percobaan In vivo telah menunjukkan bahwa epitel paru-paru mengeluarkan Cl-dan cairan selama kehamilan tetapi mengembangkan kemampuan untuk menyerap kembali aktif Na + hanya selama kehamilan terlambat. Saat lahir, switch paru matang dari aktif Cl-(cairan) sekresi untuk aktif penyerapan Na + (cairan) menanggapi beredar katekolamin;.
- Baru-baru ini, bukti menunjukkan glukokortikoid berperan dalam switch ini .
- Perubahan tekanan oksigen menambah Na +-mengangkut kapasitas epitel dan ekspresi peningkatan gen untuk Na + epitel saluran (ENaC). Ketidakmampuan paru janin belum matang untuk beralih dari sekresi cairan hasil penyerapan cairan, sebagian besar, dari ketidakdewasaan dalam ekspresi ENaC, yang dapat up-diatur oleh glukokortikoid. Glukokortikoid menginduksi paru Na + reabsorpsi kemungkinan besar melalui saluran ENaC paru pada akhir usia kehamilan janin alveolar epitel.
- Kedua blokade farmakologis saluran ENaC paru-paru dan percobaan KO genetik menggunakan tikus kekurangan dalam subunit pori pembentuk ENaC telah menunjukkan pentingnya fisiologis penting dari paru-paru + transport Na saat lahir. Ketika Na + transportasi tidak efektif, hewan yang baru lahir mengembangkan gangguan pernapasan; hipoksemia; paru retensi cairan janin, dan, dalam kasus tikus KO ENaC, kematian. Studi bioelectrical bayi manusia ‘hidung epitel menunjukkan bahwa kedua takipnea transien dari sindrom gangguan baru lahir dan pernafasan (RDS) melibatkan cacat amilorid sensitif Na transportasi +.
- Bayi dewasa memiliki transisi normal dari janin untuk hidup pascakelahiran memiliki surfaktan matang dan sistem epitel. Bayi baru lahir dengan TTN terjadi pada bayi baru lahir dewasa dengan jalur surfaktan matang dan kurang berkembang pernapasan epitel Na + transportasi, sedangkan RDS neonatal terjadi pada bayi dengan kedua jalur surfaktan dini dan Na + dewasa transportasi.
- Seorang bayi lahir dengan kelahiran sesar beresiko memiliki cairan paru yang berlebihan sebagai akibat dari tidak pernah dialami semua tahapan kerja dan kurangnya berikutnya lonjakan katekolamin yang tepat, yang menghasilkan rilis rendah kontra-regulasi hormon pada saat persalinan. Hasil akhirnya adalah alveoli dengan cairan dipertahankan yang menghambat pertukaran gas. Bayi yang dilahirkan dengan sectio caesarea mengalami risiko retensi cairan paru yang lebih besar dibanding partus spontan dengan seluruh tahapan persalinan karena kurang stimulasi katekolamin. Kurangnya stimulus menyebabkan kurangnya produksi steroid saat dilahirkan, sehingga alevoli akan ‘becek’ akibat kegagalan transpor cairan. Pertukaran gas pun terhambat.
- Mekanisme ENaC dan perubahan fungsi epitel berperan sangat penting dalam transpor Na+ epitel paru waktu lahir. Ketika transpor Na+ tidak efektif, percobaan pada tikus menunjukkan gagal napas, hipoksemia, retensi cairan paru fetus, hingga kematian. Penelitian pada manusia juga menunjukkan bahwa TTN dan RDS melibatkan transpor Na+ yang rusak. Bayi dengan paru yang matang akan mengalami transisi normal dari kehidupan fetus ke postnatal dengan surfaktan yang cukup dan sistem epitel yang sempurna. TTN terjadi pada bayi matur dengan surfaktan yang cukup namun transpor Na+ epitel yang terganggu. Sedangkan RDS terjadi pada bayi yang mengalami kerusakan epitel sekaligus kekurangan surfaktan.
Epidemiologi
- Sekitar 1% bayi memiliki beberapa bentuk gangguan pernapasan yang tidak berhubungan dengan infeksi. Gangguan pernapasan meliputi RDS (yaitu, penyakit membran hialin) dan takipnea transient yang baru lahir. Dari jumlah ini% 1, sekitar 33-50% memiliki takipnea transient yang baru lahir.
- Bayi baru lahir dengan TTN umumnya gangguannya terbatas tanpa morbiditas yang signifikan. Bayi dengan TTN baru lahir yang mebaik selama periode 24-jam untuk 72-jam.
- Tidak ada predileksi ras telah dilaporkan. Risiko adalah sama di kedua pria dan wanita. Secara klinis, takipnea transien dari hadiah baru lahir sebagai gangguan pernapasan pada bayi penuh panjang atau jangka pendek.
Manifestasi Klinis
- Riwayat ibu dari Bayi baru lahir dengan TTN harus dicermati saat prenatal dan persalinan caesar
- Riwayat kehamilan ibu dengan Bayi baru lahir dengan TTN sering mengalami tendangan bayi yang sangat kuat terutama saat malam hari
- Tanda-tanda gangguan pernapasan (misalnya, takipnea, nasal flaring, grunting, retraksi, sianosis dalam kasus yang ekstrim) menjadi jelas segera setelah lahir.
- Kelainan ini memang sementara, dengan resolusi biasanya terjadi dalam waktu 72 jam setelah lahir.
Pemeriksaan Fisik
- Temuan fisik yang didapatkan Bayi baru lahir dengan TTN meliputi takipnea dengan grunting, flaring, and retraksi.
- Bayi sering digambarkan sebagai memiliki ”quiet” tachypnea “
- Kasus yang ekstrim dapat memperlihatkan sianosis.
- Sebuah studi yang menyelidiki faktor risiko untuk durasi takipnea pada pasien dengan takipnea transient yang baru lahir melaporkan bahwa tingkat pernapasan puncak lebih dari 90 napas per menit selama 36 jam pertama kehidupan dikaitkan dengan takipnea berkepanjangan yang berlangsung lebih dari 72 jam.
Penyebab
- Penyebab utama adalah gangguan penyerapan tertunda cairan paru
- Bayi baru lahir dengan TTN umumnya diamati kelahiran kelahiran sesar. • Sesar pengiriman
- Studi menggunakan pengukuran paru mekanik dilakukan pada bayi yang lahir dengan baik sesar atau pengiriman vagina. Milner dkk mencatat bahwa volume gas rata-rata toraks adalah 32,7 mL / kg pada bayi yang lahir melalui vagina dan 19,7 ml / kg pada bayi yang lahir melalui kelahiran sesar. Yang penting, lingkar dada adalah sama. Milner dkk mencatat bahwa bayi yang lahir melalui kelahiran sesar memiliki volume yang lebih tinggi dari cairan interstitial dan alveolar dibandingkan dengan mereka yang lahir melalui vagina, meskipun volume toraks secara keseluruhan berada dalam kisaran referensi.
- Pengeluaran Epinefrin selama persalinan mempengaruhi cairan paru janin. Dalam menghadapi tingkat epinefrin tinggi, pompa klorida bertanggung jawab untuk sekresi cairan paru-paru dihambat, dan saluran natrium yang menyerap cairan dirangsang. Akibatnya, gerakan bersih cairan dari paru-paru ke interstitium terjadi. Oleh karena itu, pengiriman caesar tanpa tenaga kerja dan kurangnya berikutnya dari ledakan normal dalam kontra-regulasi hormon membatasi perjalanan cairan paru.
- Asma ibu dan merokok. Demissie dkk melakukan analisis kohort historis pada pengiriman hidup tunggal di rumah sakit Jersey Baru dari 1989-1992. Bayi dari ibu yang menderita asma lebih mungkin untuk menunjukkan takipnea sementara. yang baru lahir dari bayi dari ibu pada kelompok kontrol.
- Schatz dkk mempelajari sekelompok 294 wanita hamil dengan asma dan sekelompok 294 wanita hamil tanpa asma. Kedua kelompok memiliki hasil tes fungsi normal paru dan yang cocok untuk usia dan status merokok. takipnea transient yang baru lahir ditemukan di 11 bayi (3,7%) dari ibu dengan asma dan dalam 1 bayi (0,3%) dari seorang ibu dari kelompok kontrol. Tidak ada perbedaan yang signifikan antara subyek kontrol asma dan dicocokkan di takipnea transient lain dari faktor risiko baru lahir diamati.
- Penelitian cohort menunjukkan bahwa Bayi baru lahir dengan TTN akan mengalami resiko asma yang sangat bermakna pada usia pra sekolah
- Seks pria dan makrosomia: Ini juga dikaitkan dengan peningkatan risiko takipnea transient yang baru lahir.
- Faktor-faktor lain: sedasi berlebihan ibu, asfiksia perinatal, dan kelahiran sesar pilihan tanpa kerja sebelumnya ini sering berhubungan dengan takipnea transient yang baru lahir.
Diagnosis Banding
- Congenital Pneumonia
- Meconium Aspiration Syndrome
- Neonatal Sepsis
- Pneumomediastinum
- Pneumothorax
- Pulmonary Hypertension, Persistent-Newborn
- Respiratory Distress Syndrome
Dignosis dan Pemeriksaan
Pemeriksaan laboratorium
Analisa Gas Darah (AGD)
- Penilaian AGD penting untuk memastikan tingkat pertukaran gas dan keseimbangan asam-basa.
- Pertimbangkan kateter intraarterial, seperti kateter arteri umbilikalis, jika fraksi terinspirasi bayi oksigen melebihi 40%.
- Hipoventilasi sangat jarang, dan ketegangan karbon dioksida parsial biasanya normal karena takipnea tersebut. Namun, meningkatnya karbon dioksida ketegangan pada bayi dengan takipnea mungkin tanda kegagalan pernapasan dan kelelahan yang akan datang atau komplikasi seperti pneumotoraks.
Pulse Oksimetri
- Memantau bayi dengan oksimetri nadi untuk penilaian oksigenasi.
- Pulse Oksimetri memungkinkan untuk menyesuaikan tingkat terapi oksigen yang dibutuhkan untuk mempertahankan saturasi yang sesuai.
Pemeriksaan pencitraan
Radiografi dada
- Radiografi dada adalah standar diagnostik untuk Bayi baru lahir dengan TTN .
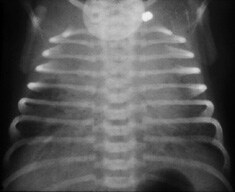
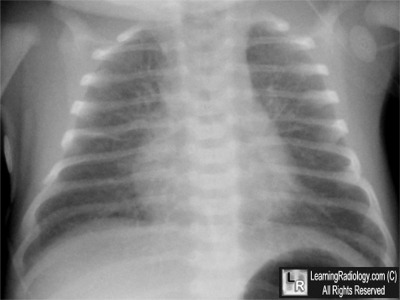
- Temuan karakteristik termasuk perihilar menonjol, yang berkorelasi dengan kendurnya sistem limfatik dengan cairan paru-paru dipertahankan, dan cairan dalam celah.
- Efusi pleura kecil dapat terlihat.
- Patchy Infiltrat atau gambaran infiltrat yang halus pada kedua lapang paru secara homogen dan tersebar merata
- Tindak lanjut radiografi dada mungkin diperlukan jika sejarah klinis menunjukkan sindroma aspirasi mekonium atau pneumonia neonatal atau jika memburuk Status pernapasan.
Sebuah foto toraks anteroposterior terlentang Bayi baru lahir dengan TTN. Perhatikan penampilan retikuler atau patchy Infiltrat atau gambaran infiltrat yang halus pada kedua lapang paru secara homogen dan tersebar meratadengan cairan interstisial ringan kardiomegali
Penanganan
- Perawatan medis dari takipnea transient yang baru lahir (TTN) adalah terapi suportif.
- Cairan paru-paru tetap diserap oleh sistem limfatik bayi, status paru membaik.
- Perawatan suportif termasuk cairan intravena dan gavage menyusui sampai tingkat pernapasan mengalami penurunan cukup untuk memungkinkan pemberian makan oral.
- Oksigen tambahan untuk mempertahankan saturasi oksigen arteri memadai, pemeliharaan thermoneutrality, dan lingkungan stimulasi minimal adalah terapi yang diperlukan pada bayi ini. Penilaian AGD harus diulang secara berkala, terutama jika kondisi memburuk bayi. Demikian pula, radiografi dada harus diulang jika dekompensasi klinis diamati.
- Perbaikan klinis Bayi baru lahir dengan TTN adalah sesak bayi membaik, kebutuhan oksigen berkurang, dan radiografi dada menunjukkan resolusi dari goresan perihilar.
- Bayi baru lahir dengan TTN mungkin memiliki tanda-tanda yang terakhir dari beberapa jam sampai beberapa hari. Jarang, bayi mempunyai gambaran memburuk gangguan pernapasan setelah beberapa hari. Bila ini terjadi mungkin membutuhkan dukungan lebih agresif termasuk penggunaan continuous positive airway pressure (CPAP) atau ventilasi mekanis.
- Sebuah uji klinis menunjukkan peran epinefrin inhalasi untuk pengobatan takipnea transient yang baru lahir tidak menemukan dampak positif ketika epinefrin inhalasi diberikan untuk penuh panjang bayi baru lahir dengan sedang sampai berat takipnea transient yang baru lahir. Lebih penting , mereka tidak mendeteksi perbedaan dalam tingkat resolusi takipnea di plasebo dan kelompok epinefrin inhalasi. Pada saat ini, epinefrin inhalasi tidak dianjurkan untuk Bayi baru lahir dengan TTN
- Konsultasi Bayi baru lahir dengan TTN kadang-kadang mungkin memerlukan konsultasi dengan seorang neonatologist. Pertimbangkan konsultasi ini jika fraksi oksigen inspirasi melebihi 40%, jika asidosis metabolik atau asidosis pernafasan hadir, jika CPAP atau mekanik ventilasi diperlukan, jika bayi mulai menampilkan kelelahan (pernapasan periodik atau apnea), atau jika bayi gagal meningkatkan pada usia 48-72 jam.
- Diet Bayi baru lahir dengan TTN umumnya harus didukung oleh cairan intravena atau intra gastrik. Bayi dengan gangguan motilitas usus yang tidak baik mungkin membutuhkan terapi intravena.
- Pemberian makan oral ditunda saat respirasi masih meningkat.
Medikasi Obat
- Penggunaan obat dalam Bayi baru lahir dengan TTN sangat minimal.
- Antibiotik empiris sering digunakan selama 48 jam setelah lahir, sampai sepsis telah dikesampingkan.
- Antibiotik Antibiotika digunakan ketika didapatkan tanda dan gejala awal sepsis. Antibiotik umumnya adalah ampisilin dan aminoglikosida (gentamisin). Pilihan didasarkan pada flora lokal dan kepekaan antibiotik. Dosis jumlah dan interval didasarkan pada usia postmenstrual (PMA), diukur dalam minggu, dan usia pasca melahirkan, diukur dalam hari.
- Ampisilin (Omnipen-N) Sebuah antibiotik dengan aktivitas terhadap gram positif dan beberapa bakteri gram negatif. Ampisilin mengikat terhadap penisilin-mengikat protein (PBPs), menghambat pertumbuhan sel dinding bakteri.
- gentamisin MBekerja melawan gram negatif cakupan aerobik. Gentamisin juga menyediakan aktivitas sinergis dengan penisilin terhadap bakteri gram positif termasuk kelompok B Streptococcus dan Enterococcus. Gentamisin menghambat sintesis protein oleh ireversibel mengikat 30S bakteri dan ribosom 50S.
Diberikan sebagai infus IV dengan pompa alat suntik lebih 30 menit. Administer sebagai infus terpisah dari penisilin yang mengandung senyawa. IM injeksi dikaitkan dengan faktor penyerapan, terutama pada bayi VLBW. - Diuretik belum terbukti bermanfaat.
Referensi:
- Kasap B, Duman N, Ozer E, Tatli M, Kumral A, Ozkan H. Transient tachypnea of the newborn: predictive factor for prolonged tachypnea. Pediatr Int. Feb 2008;50(1):81-4.
- Milner AD, Saunders RA, Hopkin IE. Effects of delivery by caesarean section on lung mechanics and lung volume in the human neonate. Arch Dis Child. 1978;53(7):545-8.
- Ramachandrappa A, Jain L. Elective cesarean section: its impact on neonatal respiratory outcome. Clin Perinatol. Jun 2008;35(2):373-93, vii.
- Venkatesh VC, Katzberg HD. Glucocorticoid regulation of epithelial sodium channel genes in human fetal lung. Am J Physiol. 1997;273:L227.
- Demissie K, Marcella SW, Breckenridge MB, Rhoads GG. Maternal asthma and transient tachypnea of the newborn. Pediatrics. Jul 1998;102(1 Pt 1):84-90.
- Schatz M, Zeiger RS, Hoffman CP, et al. Increased transient tachypnea of the newborn in infants of asthmatic mothers. Am J Dis Child. Feb 1991;145(2):156-8.
- Kao B, Stewart de Ramirez SA, Belfort MB, Hansen A. Inhaled epinephrine for the treatment of transient tachypnea of the newborn. J Perinatol. Mar 2008;28(3):205-10.
- Keszler M, Carbone MT, Cox C, et al. Severe respiratory failure after elective cesarean delivery: a potential precentable condition lending to extracorporeal membrane oxygenation. Pediatrics. 1992;89:670.
- Liem JJ, Huq SI, Ekuma O, Becker AB, Kozyrskyj AL. Transient tachypnea of the newborn may be an early clinical manifestation of wheezing symptoms. J Pediatr. Jul 2007;151(1):29-33.
- Birnkrant DJ, Picone C, Markowitz W, El Khwad M, Shen WH, Tafari N. Association of transient tachypnea of the newborn and childhood asthma. Pediatr Pulmonol. Oct 2006;41(10):978-84.
- Bland RD. Lung fluid balance during development. NeoReviews. 2005;6(6):e255-e267.
- Dani C, Reali MF, Bertini G, Wiechmann L, Spagnolo A, Tangucci M, et al. Risk factors for the development of respiratory distress syndrome and transient tachypnoea in newborn infants. Italian Group of Neonatal Pneumology. Eur Respir J. Jul 1999;14(1):155-9.
- Elias N, O’Brodovich H. Clearance of fluid from airspaces of newborns and infants. NeoReviews. 2006;7(2):e88-e94.
- Lewis V, Whitelaw A. Furosemide for transient tachypnea of the newborn. Cochrane Database Syst Rev. 2002;(1):CD003064.
- Rawlings JS, Smith FR. Transient tachypnea of the newborn. An analysis of neonatal and obstetric risk factors. Am J Dis Child. Sep 1984;138(9):869-71.
- Wiswell TE, Rawlings JS, Smith FR, Goo ED. Effect of furosemide on the clinical course of transient tachypnea of the newborn. Pediatrics. May 1985;75(5):908-10.
- Fanaroff AA, Martin RJ. Neonatal-Perinatal Medicine: Diseases of the fetus and infant. 8th ed. 2006.
- Helve O, Andersson S, Kirjavainen T, Pitkanen OM. Improvement of Lung Compliance during Postnatal Adaptation Correlates with Airway Sodium Transport. American Journal of Respiratory and Critical Care Medicine. 2006;173:448-452.
- Jain L, Eaton DC. Physiology of fetal lung fluid clearance and the effect of labor. Semin Perinatol. Feb 2006;30(1):34-43.
Supported By:
GRoW UP CLINIC JAKARTA Yudhasmara Foundation GRoW UP CLINIC I Jl Taman Bendungan Asahan 5 Bendungan Hilir Jakarta Pusat 10210, phone (021) 5703646 – 44466102 GRoW UP CLINIC II MENTENG SQUARE Jl Matraman 30 Jakarta Pusat 10430, Phone (021) 44466103 – 97730777email :
http://growupclinic.com  http://www.facebook.com/GrowUpClinic
http://www.facebook.com/GrowUpClinic  @growupclinic
@growupclinic
“GRoW UP CLINIC” Jakarta Focus and Interest on: *** Allergy Clinic Online *** Picky Eaters and Growup Clinic For Children, Teen and Adult (Klinik Khusus Gangguan Sulit Makan dan Gangguan Kenaikkan Berat Badan)*** Children Foot Clinic *** Physical Medicine and Rehabilitation Clinic *** Oral Motor Disorders and Speech Clinic *** Children Sleep Clinic *** Pain Management Clinic Jakarta *** Autism Clinic *** Children Behaviour Clinic *** Motoric & Sensory Processing Disorders Clinic *** NICU – Premature Follow up Clinic *** Lactation and Breastfeeding Clinic *** Swimming Spa Baby & Medicine Massage Therapy For Baby, Children and Teen ***
Professional Healthcare Provider “GRoW UP CLINIC” Dr Narulita Dewi SpKFR, Physical Medicine & Rehabilitation curriculum vitae HP 085777227790 PIN BB 235CF967 Dr Widodo Judarwanto, PediatricianWe are guilty of many errors and many faults. But our worst crime is abandoning the children, neglecting the fountain of life. |
Clinical – Editor in Chief :
- Dr WIDODO JUDARWANTO, pediatrician
- email :
- curriculum vitae
 : @WidoJudarwanto
: @WidoJudarwanto www.facebook.com/widodo.judarwanto